夜中の3時に目を覚まし、天井を見つめながら眠れずに過ごすことは、翌日の活力を奪うだけの問題ではないかもしれません。
米国で行われた大規模かつ長期的な研究により、慢性的な不眠が脳内の変化を引き起こし、その結果として認知症の発症につながる可能性があることが明らかになりました。
以下に研究の内容をまとめます。
参考記事)
・Chronic Insomnia May Spark Changes in The Brain That Trigger Dementia(2025/09/28)
参考研究)
メイヨークリニックによる大規模調査

この研究は、アメリカのメイヨークリニックの研究チームによって実施されました。
対象となったのは50歳以上の高齢者2,750人で、平均して約5年半にわたり追跡調査が行われました。
被験者は毎年詳細な記憶力テストを受け、多くの参加者は脳のスキャンも受けました。
特に注目されたのは、アルツハイマー病と関連が深い脳内のアミロイド斑の蓄積と、白質高信号(white-matter hyperintensities)と呼ばれる脳の小さな損傷でした。
これらは将来的な認知機能の低下を示す重要な兆候です。
研究チームは、医療記録に少なくとも1か月以上の間隔をあけて2回以上「不眠症」と診断されていた場合に「慢性的な不眠」と定義しました。
その結果、全体の約16%がこの条件に該当しました。
不眠と認知症リスクの関連
調査の結果、不眠が慢性的に続いている人は、認知機能の低下が早く進行し、軽度認知障害や認知症を発症するリスクが40%高いことが判明しました。
【結果】
慢性的な不眠と認知機能低下・認知症リスクの関連 を示した図
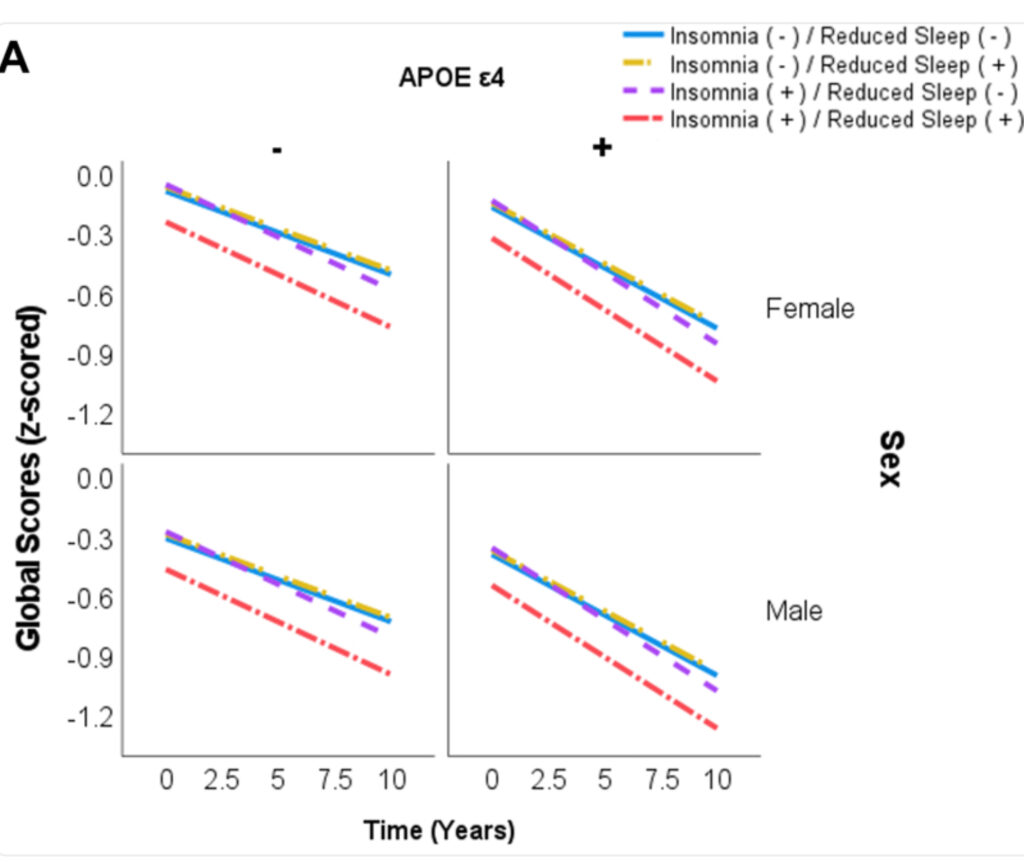
この図Aは、「慢性的な不眠」と「睡眠時間の短縮」が認知機能低下にどう影響するか を示しています。
・縦軸(Global Scores, z-scored):認知機能スコア(下がるほど認知機能が低下していることを意味する)
・横軸(Time, Years):観察期間(0〜10年間)
・青(点線):不眠なし + 睡眠時間短縮なし
・紫(破線):不眠なし + 睡眠時間短縮あり
・緑(実線):不眠あり + 睡眠時間短縮なし
・赤(点線):不眠あり + 睡眠時間短縮あり
すべての群で時間とともにスコアは低下しています(加齢による自然な認知機能低下)。
また、赤の線(不眠あり+睡眠時間短縮あり) が最も急激に低下しています。(認知機能の悪化が最も早い)
男女ともに同じ傾向ですが、女性のほうがやや影響が強いように見えます。
また、 慢性的な不眠に加えて睡眠時間が短い場合、認知機能の低下が加速することを示しています。
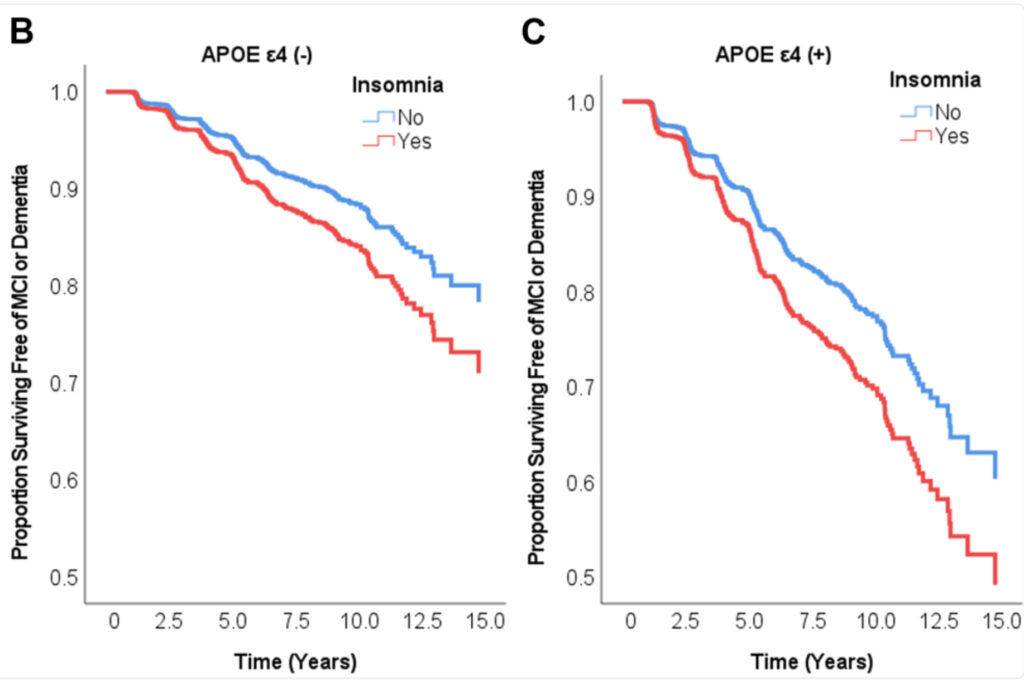
図B・Cは 「認知機能障害や認知症を発症せずに生存している割合(生存曲線)」 を示しています。
・縦軸:MCI(軽度認知障害)や認知症を発症していない人の割合(1.0=100%)
・横軸:経過時間(0〜15年間)
・青線(No):不眠なし
・赤線(Yes):不眠あり
・左(Panel B):APOE ε4 遺伝子を持たない人
・右(Panel C):APOE ε4 遺伝子を持つ人(アルツハイマー病リスクが高い遺伝子型)
いずれの群でも時間とともに生存率(=認知症を発症せずにいる割合)が低下しています。
赤線(不眠あり) は青線(不眠なし)よりも下に位置し、発症が早い傾向が見られます。
APOE ε4を持つ人(右図) の方が全体的に低下が早く、さらに不眠あり群の悪影響が顕著です。
APOE ε4遺伝子を持つ人で不眠がある場合、認知症の発症リスクが大幅に高まる ことを示しています。
ここまでの結果からの結論
・慢性的な不眠は認知機能の低下を早める
・不眠と短時間睡眠の組み合わせが最も危険
・遺伝的リスク(APOE ε4保有)を持つ人では、不眠の悪影響がさらに増幅する
さらに詳細に分析すると、不眠に加えて睡眠時間が通常より短い場合に特に有害であることが分かりました。
このような人々は、最初の時点で既に実年齢よりも約4歳年上の人と同じ程度に認知機能が低下しており、アミロイド斑の蓄積や白質の損傷も多く見られました。
一方で、不眠でありながらも睡眠時間が通常より長いと答えた人々は、平均よりも白質の損傷が少なかったという結果も得られました。
これは、睡眠障害が一時的に改善している可能性を示唆していると考えられます。
アミロイド斑と血管障害による二重のリスク
アルツハイマー病は、単にアミロイドの蓄積だけで進行するものではありません。
近年の研究では、小さな血管の詰まりや漏れといった血管障害も認知機能低下を加速させることが明らかになっています。
そしてこの2つの病態は相互に悪影響を及ぼし、症状をさらに悪化させるのです。
・白質高信号は、脳の各領域をつなぐ神経伝達経路を遮断する
・アミロイド斑は神経細胞そのものの働きを妨害する
慢性的な不眠に苦しむ人々でこれらの兆候が強く見られることは、不眠が脳に「二重のリスク」を与える可能性を裏付ける結果といえます。
遺伝的要因との関わり
この研究では、アルツハイマー病の最大の遺伝的リスク要因とされるApoE4遺伝子型も調べられました
・ApoE4を持つ人は、持たない人に比べて認知機能の低下が速い傾向が見られた
・不眠の影響は、この遺伝子型を持つことと同程度に強力であることも分かった
研究者たちは、ApoE4がアミロイドの排出を遅らせたり、血管を炎症に対して脆弱にすることで、不眠によるダメージを増幅させているのではないかと考えています。
メイヨークリニックの参加者の平均年齢は70歳でしたが、過去の研究によっても、50代で毎晩6時間未満の睡眠を続けることは、20年後の認知症リスク増加に関連していることが示されています。
つまり、予防は高齢期になってからでは遅く、中年期からの睡眠管理が重要であることを意味しています。
血圧やコレステロール、運動習慣と同じように、睡眠の質を見守ることも脳の健康を守る戦略のひとつといえます。
睡眠薬と治療法に関する曖昧な点
本研究では、参加者が服用していた睡眠薬についても調査されましたが、明確な効果や害は確認されませんでした。
この点については結果が曖昧であり、今後さらなる研究が必要とされています。
一方で、新しい薬剤であるオレキシン受容体拮抗薬の臨床試験では、脊髄液中のアルツハイマー関連タンパク質の減少が示唆されました。
ただし、これらの試験は規模が小さく、期間も短いため、結論を出すには時期尚早です。
現在のところ、不眠症に対する標準治療は認知行動療法(CBT-I)とされており、対面やデジタルを通じて実施された場合でも、約70%の患者に効果があると報告されています。
ただし、これが脳を直接的に守るかどうかについては、まだ十分な証拠が得られていません。
不眠と併存疾患の影響
さらに注意すべき点は、不眠が単独で存在することは少ないという事実です。
不眠は、うつ病や不安症、慢性的な痛み、睡眠時無呼吸症候群などと同時に起こることが多く、これらの症状自体も脳の健康に悪影響を及ぼします。
したがって、研究者たちは「不眠を治療すれば認知症を防げる」という単純な構図ではないと指摘しています。
どの要因に焦点を当て、どのタイミングで介入するのが最も効果的かを明らかにするには、今後も長期的かつ厳密な研究が必要です。
今回のメイヨークリニックの研究により、慢性的な不眠がアミロイドの蓄積や血管障害を通じて脳を脅かし、認知症のリスクを高める可能性が示されました。
ただし、睡眠薬の効果や治療介入による脳保護の有無など、結論が出ていない点も依然として多い状況です。
今後の研究によって、不眠治療がどの段階で、どのように認知症予防に寄与するのかが明らかになることが期待されています。
まとめ
・慢性的な不眠は、アミロイド斑と白質損傷を増加させ、認知症リスクを40%高める可能性がある
・ApoE4遺伝子型を持つ人では、不眠による影響がさらに増幅される
・治療や予防効果については不明確な部分も多く、中年期からの睡眠管理が重要と考えられる



















コメント